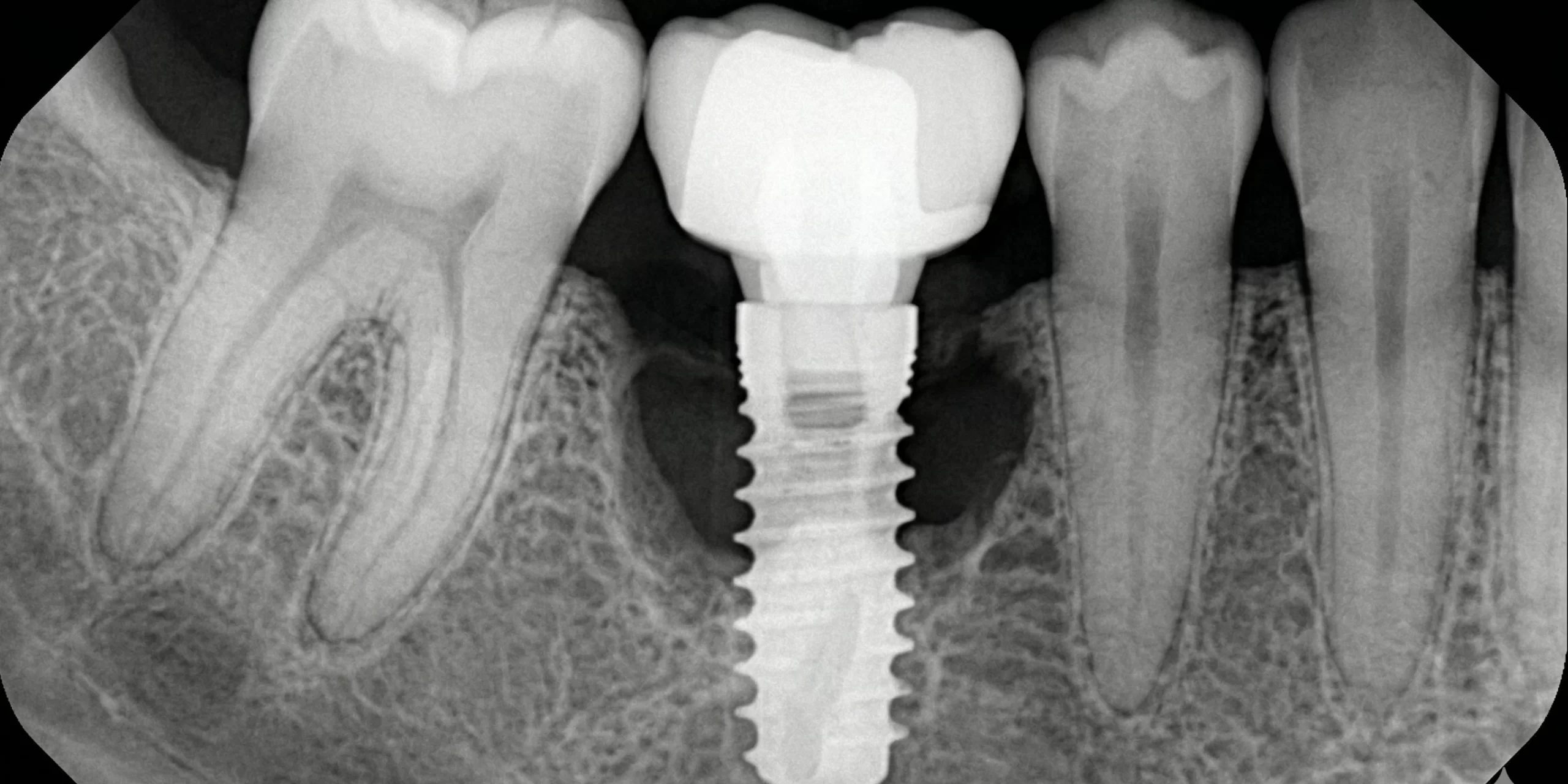
Periimplantitis: ¿Qué hacer cuando un implante falla?
La implantología dental ha revolucionado la odontología rehabilitadora en las últimas tres décadas. Sin embargo, el éxito aparente de las tasas de supervivencia implantológica ha ocultado una realidad clínica incómoda: el 22% de los implantes dentales desarrollan periimplantitis a lo largo de su vida útil, según meta-análisis publicados en el Journal of Clinical Periodontology.
Para el odontólogo que ha dado el salto a la cirugía implantológica, el diagnóstico de una periimplantitis en un paciente propio genera frustración profesional y urgencia terapéutica. La pregunta que atormenta al clínico es siempre la misma: ¿Este implante se puede salvar o es mejor retirarlo y recomenzar?
Tabla de contenidos
- Mucositis vs periimplantitis: Cómo diferenciarlas en tu consulta
- Clasificación de la periodontitis
- Protocolo no quirúrgico para tratar la periimplantitis
- Tratamiento quirúrgico resectivo de la periimplantitis
- Regeneración ósea en periimplantitis: Cuándo intentarla y cuándo derivar
- Formación avanzada para el tratamiento de la periimplantitis en Madrid
- Preguntas frecuentes sobre periimplantitis (FAQ)
- La importancia de tratar la periimplantitis
MUCOSITIS VS PERIMPLANTITIS: CÓMO DIFERENCIARLAS EN TU CONSULTA
El primer error conceptual del odontólogo general es considerar que cualquier sangrado al sondaje periimplantario es una periimplantitis. No lo es.
El consenso de la Academia Americana de Periodoncia (AAP) y la Federación Europea de Periodoncia (EFP) establece una diferenciación clara:
Mucositis periimplantaria:
Inflamación de los tejidos blandos que rodean el implante, con sangrado al sondaje (≥4mm de profundidad), pero sin pérdida ósea radiográfica respecto al nivel de cresta establecido tras la carga protésica inicial.
Periimplantitis:
Proceso inflamatorio con pérdida ósea radiográfica progresiva y aumento de la profundidad de sondaje con sangrado y/o supuración.
La diferencia no es semántica; es pronóstica y terapéutica. La mucositis es reversible con higiene profesional y control químico de placa. La periimplantitis, una vez establecida, requiere intervención quirúrgica en la mayoría de los casos.
El diagnóstico exige una radiografía periapical o CBCT que permita cuantificar la pérdida ósea. Un implante que sangra al sondaje pero mantiene su nivel de cresta intacto no necesita cirugía; uno que ha perdido 3mm de hueso en 18 meses, sí.
Clasificación de la periodontitis
La clasificación propuesta por Stuart J. Froum y su equipo estratifica la periimplantitis en cuatro categorías según la severidad de la pérdida ósea y la morfología del defecto:
![]() Clase I (Temprana):
Clase I (Temprana):
Pérdida ósea horizontal <25% de la longitud del implante. Defecto supracrestal leve.
![]() Clase II (Moderada):
Clase II (Moderada):
Pérdida ósea horizontal 25-50%. Defecto supracrestal con componente circunferencial incipiente.
![]() Clase III (Avanzada):
Clase III (Avanzada):
Pérdida ósea horizontal >50% o defecto infraóseo de ≥3mm. Compromiso de la estabilidad mecánica.
![]() Clase IV (Severa):
Clase IV (Severa):
Pérdida ósea que supera el 50% con movilidad implantaria o compromiso estético irreversible.
Esta clasificación no es un ejercicio académico. Es un árbol de decisión terapéutica. Las Clases I y II responden a terapia no quirúrgica o quirúrgica resectiva. Las Clase III pueden intentarse con regeneración ósea guiada. Las Clase IV son candidatas a explantación.
¿Estás derivando todos los casos de periimplantitis porque no sabes cómo tratarlos? En nuestro Máster en Cirugía Oral, Periodoncia e Implantoprótesis aprenderás el protocolo completo con pacientes reales en Madrid. Solicita información aquí.
Protocolo no quirúrgico para tratar la periimplantitis

En lesiones Clase I de Froum, el protocolo conservador puede detener la progresión de la enfermedad. Sin embargo, «conservador» no significa «pasivo». Requiere:
Desbridamiento mecánico subgingival:
Uso de curetas de titanio, puntas ultrasónicas de plástico o aire abrasivo (eritritol + clorhexidina). Nunca instrumentos metálicos que rayen la superficie del implante.
Descontaminación química:
Irrigación subgingival con clorhexidina 0,12% o solución de ácido cítrico (pH 1,0) durante 3 minutos.
Control químico domiciliario:
Clorhexidina en gel 0,2% aplicada subgingivalmente con cepillo interdental durante 14 días.
Reevaluación a las 6 semanas:
Si persiste el sangrado o aumenta la profundidad de sondaje, el caso progresa a terapia quirúrgica.
El éxito del tratamiento de la periimplantitis no quirúrgico depende de un factor crítico: la accesibilidad del defecto. En implantes con morfología de rosca expuesta o en posición vestibular, el desbridamiento subgingival a ciegas es ineficaz. Ahí es donde el cirujano debe reconocer que necesita ver el defecto para limpiarlo.
 Tratamiento quirúrgico resectivo de la periimplantitis
Tratamiento quirúrgico resectivo de la periimplantitis

Para lesiones Clase II con pérdida ósea horizontal y espiras expuestas, la cirugía resectiva busca eliminar las irregularidades de la superficie implantaria que perpetúan la colonización bacteriana.
El protocolo incluye:
![]() Colgajo de acceso:
Colgajo de acceso:
Incisión a espesor total para exponer el defecto óseo y las espiras contaminadas.
![]() Implantoplastia:
Implantoplastia:
Pulido de las espiras expuestas con fresas de diamante o carburo de tungsteno a alta velocidad con irrigación profusa. El objetivo es crear una superficie lisa que no retenga biofilm.
![]() Osteoplastia:
Osteoplastia:
Regularización del contorno óseo para favorecer la arquitectura gingival.
La implantoplastia es controvertida. Al pulir titanio, liberamos partículas metálicas en el tejido periimplantario, lo que genera una respuesta inflamatoria transitoria. Sin embargo, múltiples estudios, incluidos los publicados en Clinical Oral Implants Research, demuestran que la reducción de la rugosidad superficial mejora significativamente las tasas de control de placa a largo plazo.
El criterio es simple: Si no puedes regenerar hueso en esa zona, entonces elimina la superficie que no puedes mantener limpia.
 Regeneración ósea en periimplantitis: Cuándo intentarla y cuándo derivar
Regeneración ósea en periimplantitis: Cuándo intentarla y cuándo derivar

En lesiones Clase III de Froum, donde existe un defecto infraóseo circunferencial ≥3mm, podemos intentar la regeneración ósea guiada (ROG) para recuperar el soporte perdido.
El protocolo regenerativo exige:
Desbridamiento exhaustivo del defecto:
Curetas de titanio, láser de Er:YAG (si está disponible) o aire abrasivo. La superficie implantaria debe quedar clínicamente limpia.
Injerto óseo:
Preferentemente xenoinjerto particulado (hueso bovino desproteinizado) o aloinjerto mineralizado.
Membrana de barrera:
Colágeno reabsorbible o PTFE no reabsorbible. La membrana protege el injerto de la invasión de tejido conectivo durante la fase de osteointegración secundaria.
La realidad clínica es que la regeneración ósea en periimplantitis tiene tasas de éxito modestas: entre 40-60% de ganancia ósea radiográfica según meta-análisis recientes. ¿Por qué? Porque el biofilm bacteriano intrasulcular es prácticamente imposible de erradicar al 100%, y cualquier remanente reinicia el proceso inflamatorio.
La pregunta correcta no es «¿puedo regenerar este defecto?», sino «¿puedo mantener limpio este implante después de regenerarlo?» Si la respuesta es no, la regeneración está condenada al fracaso.
 Formación avanzada para el tratamiento de la periimplantitis en Madrid
Formación avanzada para el tratamiento de la periimplantitis en Madrid

Diagnosticar y tratar periimplantitis requiere enfrentarte a tejidos sangrantes, defectos óseos de morfología caótica y pacientes angustiados que exigen soluciones. Requiere volumen de casos.
En Madrid, IPAO ha diseñado el Máster en Cirugía Oral, Periodoncia e Implantoprótesis con un enfoque radical: tú eres el primer operador desde el primer módulo. No observas cirugías; las realizas.
Gestionas el desbridamiento de defectos periimplantarios reales, ejecutas implantoplastias bajo supervisión directa y tomas decisiones quirúrgicas en tiempo.
Nuestras instalaciones en la Clínica Odontológica de Postgrados te garantizan acceso a pacientes con complicaciones implantológicas de todas las clases. Aprenderás cuándo ser conservador, cuándo ser agresivo y cuándo decir «este implante no se puede salvar».
¿Quieres dejar de sentir inseguridad ante las complicaciones implantológicas? Descarga el programa completo del Máster en Cirugía Oral, Periodoncia e Implantoprótesis y descubre cómo convertirte en el referente de cirugía oral.
Consulta todos nuestros programas de formación odontológica universitaria.
Preguntas Frecuentes sobre PERIIMPLANTITIS (FAQ)

¿La periimplantitis se puede prevenir completamente?
No al 100%, pero sí se puede reducir drásticamente su incidencia.
Los factores clave son: mantenimiento periodontal profesional cada 3-4 meses, control del biofilm con técnicas de higiene interproximal, evitar sobrecarga oclusal y, fundamentalmente, colocar implantes en pacientes con periodonto sano previo. La periimplantitis es más frecuente en pacientes con historia de periodontitis.
¿Cuánto tiempo tengo para tratar una periimplantitis antes de que sea irreversible?
No hay una ventana temporal fija, pero la velocidad de progresión es individual.
En pacientes fumadores o con diabetes mal controlada, la destrucción ósea puede ser acelerada (1-2mm por año). La clave es el diagnóstico precoz: si detectas pérdida ósea radiográfica en controles de mantenimiento, actúa inmediatamente.
¿Los implantes con superficie rugosa tienen más riesgo de periimplantitis que los mecanizados?
Sí.
Las superficies tratadas (chorreado de arena, grabado ácido) favorecen la osteointegración inicial, pero también retienen más biofilm bacteriano cuando se exponen al medio oral.
 La importancia de tratar la periimplantitis
La importancia de tratar la periimplantitis
La periimplantitis no es una complicación menor; es una enfermedad inflamatoria destructiva que amenaza el éxito a largo plazo de la terapia implantológica. Tratarla con protocolos estandarizados sin razonamiento clínico individualizado conduce a resultados impredecibles y frustración tanto del paciente como del profesional.
El dominio de la clasificación de la periimplantitis la toma de decisiones escalonadas y la ejecución técnica de protocolos quirúrgicos resectivos y regenerativos

El siguiente paso es tuyo ➡ ️ Solicita información sobre el Máster en Cirugía Oral, Periodoncia e Implantoprótesis o agenda una visita a nuestras instalaciones en Madrid para conocer el programa en detalle.